Anna Beatriz de Sá Almeida (COC/Fiocruz)*
 |
Pensando na nossa história recente, o Brasil vinha enfrentando um período de ditadura militar que durou do golpe de 1964 às eleições indiretas de 1985. Um dos momentos de maior repressão e violência deu-se no Governo Médici (1969-1974). Período chamado de “anos de chumbo”, mas que também foi alvo de estratégias para criar um Brasil “verde e amarelo” gigante: a realização de grandes obras e o uso contínuo de propagandas ufanistas ressaltando as riquezas do país, a integração racial e a harmonia social (Schwarcz; Starling, 2015). Entre os projetos nacionais, por exemplo, a construção da rodovia Transamazônica, inaugurada como um exemplo da modernização do país, quando de fato “massacrou a floresta, consumiu bilhões de dólares, e até hoje a estrada tem trechos intransitáveis por conta das chuvas, dos desmoronamentos e das enchentes dos rios” (p. 454). Era o contexto do dito “milagre econômico”, feito à base de subsídios públicos ao mercado privado, do ingresso de diversas empresas estrangeiras no país, do imenso arrocho salarial e dos projetos de modernização, pouco ou nada dirigidos às reais necessidades da população mais vulnerabilizada.
As imunizações e a vigilância epidemiológica
As ações em saúde pública não eram praticadas com regularidade, nem abrangiam a todos da mesma forma. Mas era importante aproveitar o momento de boa repercussão da campanha contra a varíola e do desenvolvimento de novas vacinas e medicamentos e criar programas e planos de saúde nacionais voltados ao “crescimento da nação”. A criação da Central de Medicamentos (Ceme) em 1971, tinha em sua base justamente o reconhecimento, cada vez maior, da Campanha Mundial de Erradicação da Varíola (criada em 1959) e da importância do uso de medicamentos e de vacinas. A Ceme foi criada com o papel estratégico de planejar e suprir o Brasil com medicamentos e, posteriormente, com os imunobiológicos necessários ao enfrentamento de doenças passíveis de controle e eliminação no país.[1]
Na linha dos programas nacionais, “em 1971, o Ministério da Saúde instituiu o Plano Nacional contra a Poliomielite, em vista da ocorrência de repetidos surtos de doença em vários pontos do território nacional” (Nascimento, 2010, p. 94). Nesse contexto, que abarca o sucesso da campanha contra a varíola, a criação do Plano Nacional contra a Poliomielite e as campanhas de vacinação contra o sarampo, que já estavam sendo realizadas em função de surtos da doença, foi criada pelo Ministério da Saúde (MS) a Comissão de Coordenação do Programa Nacional de Imunizações (PNI), em 1973, por meio da Portaria no 311, de 9 de novembro de 1973 (Brasil, 1973).
Figura 1: Criação da Comissão de Coordenação do Programa Nacional de Imunizações

Fonte: Brasil (20 nov. 1973).
Ao analisar o momento da criação do PNI, o Dr. Risi Jr. (2010, p. 343) [2] considera que:
A estratégia do PNI é baseada incorporando o Plano Nacional de Controle da Poliomielite, quer dizer, ele preconizava as campanhas. A própria vacina do sarampo foi introduzida através de campanhas e começou-se a trabalhar em uma linha que se chamava de multivacinação, desenvolvida nesse período: fazer campanhas aproveitando a oportunidade para aplicar todas as vacinas. Esse foi o PNI, como ele foi concebido até a mudança de governo.
Segundo publicação do PNI, a formulação do programa integrava um conjunto de ações governamentais direcionadas ao setor das imunizações e foi aprovada em reunião presidida pelo ministro da Saúde Mário Machado de Lemos (1972-1974), citado por muitos como um defensor de grandes planos nacionais para a saúde:
A proposta básica para o Programa, elaborada por técnicos do Departamento Nacional de Profilaxia e Controle de Doenças (Ministério da Saúde) e da Central de Medicamentos (Ceme) da Presidência da República, foi aprovada em reunião realizada em Brasília, no dia 18 de setembro de 1973, presidida pelo próprio Ministro e que contou com a participação de renomados sanitaristas e infectologistas (PNI, 1998, p. 9).
Com relação aos órgãos de vinculação institucional do PNI encontramos referência que em 1973, ano de sua criação, o mesmo foi coordenado pela Divisão Nacional de Epidemiologia e Estatística de Saúde (DNEES), do Departamento Nacional de Profilaxia e Controle de Doenças (DNPCD), do Ministério da Saúde. No período de 1974 a 1979, passou a ser coordenado pela Fundação Serviços de Saúde Pública (FSESP) do MS. Em 1980, foi vinculado à Divisão Nacional de Epidemiologia (DNE), da Secretaria Nacional de Ações Básicas de Saúde (Snabs), do MS (PNI, 1998, p. 14). [3]
No contexto das Américas, debates que vinham ocorrendo desde o fim dos anos 1960, são importantes para compreender a relevância do tema das imunizações. Em seu trabalho, Benchimol destaca que a Organização Pan-americana da Saúde (Opas), em 1968, realizou um seminário em Montevidéu, reunindo mais de vinte países das Américas, no intuito de examinar os baixos resultados alcançados por programas de vacinação, apesar da existência de conhecimento científico e de recursos eficazes. Segundo Benchimol (2001, p. 317), os especialistas destacaram como razões para a situação:
a precariedade do planejamento e a ausência de uma sólida decisão política de parte dos governos, o que se traduzia em definição pouco precisa de metas, organização inadequada e acentuada descontinuidade das iniciativas. Entre os problemas assinalados figurava, também, o emprego de vacinas de má qualidade, fabricadas por processos obsoletos, precariamente inativadas, conservadas e distribuídas.
Seguindo esta linha de atuação proposta pela Opas, podemos compreender a aprovação do Plano Decenal de Saúde para as Américas (1970-1979), ocorrido durante a 3a Reunião de Ministros da Saúde das Américas, em 1972, quando as autoridades foram pressionadas e desafiadas a reduzir a morbidade e a mortalidade de doenças imunopreveníveis. No ano seguinte, teve imensa repercussão a Declaração da Erradicação da Varíola nas Américas, durante a 22a reunião do Conselho Diretor da Opas. Inserido nesse contexto, foi criado pela Opas, em 1974, o Programa Ampliado de Imunizações (PAI), com o objetivo de ampliar a cobertura vacinal das doenças mais suscetíveis: poliomielite, sarampo, tétano, coqueluche, difteria e tuberculose.
No contexto nacional, em 1974, vivíamos mais uma passagem de governo ditatorial com Ernesto Geisel (1974-1979) assumindo que “depois do sucesso da abertura econômica que teria levado ao ‘milagre brasileiro’ pela ‘Revolução’, caberia dar início à abertura social e política” (Paim, 2008, p. 69). Anunciava-se assim, o início da “lenta, segura e gradual” distensão política. Junto era lançado o II Plano Nacional de Desenvolvimento (II PND), apontando que, mediante o crescimento econômico do país, seriam executadas medidas “compensatórias”, entre as quais investimentos sociais. Era o contexto das políticas de planejamento em todas as áreas do Estado.
O novo ministro da Saúde, Paulo de Almeida Machado, assumia sua pasta acompanhado por um grupo de profissionais formados na Faculdade de Saúde Pública da Universidade de São Paulo, que preconizava as ações de rotina e da atenção básica, e por conseguinte, as campanhas foram suspensas, passando a vacinação a ser realizada nos serviços básicos de saúde (cf. Nascimento, 2010). Com relação ao PNI:
Quando entra o Paulo de Almeida Machado, o PNI é reorientado para a rotina de vacinação, e as campanhas são paradas. Ficaram paradas até 1979, de 1974 a 1979. Tudo isso tem vantagens e desvantagens. A única campanha que houve nesse período foi a campanha da meningite, uma coisa nova que surgiu, uma epidemia (Risi Jr., 2010, p. 344).
A interrupção das campanhas de vacinação em curso acabou por ocasionar uma diminuição da cobertura vacinal, mas, por outro lado, seguindo a visão das “vantagens e desvantagens” apontadas pelo próprio dr. Risi, ocasionou algum tipo de “ganho”, com o maior desenvolvimento das políticas e programas no campo da epidemiologia, bem como do conhecimento das técnicas necessárias para a manutenção e também da retomada do investimento na produção dos imunobiológicos no Brasil. [4] Segundo Nascimento (2010, p. 96):
se por um lado se teria perdido na cobertura vacinal, até porque não havia serviços de saúde suficientes no país, por outro, ganhou-se na normalização técnica no que diz respeito à vacinação, na questão da conservação da vacina, na rede de frio e, principalmente, no que diz respeito à vigilância epidemiológica. Em 1975, estabeleceram-se as atividades de vigilância, fundamentais para qualquer plano de controle (…), vigilância essa que já vinha sendo gestada desde a década de 1960.
Como nos informa Nascimento na citação acima, ao longo dos anos de 1960, a FSESP, por meio de seu corpo técnico, já acompanhava os debates e as possíveis aplicações do conceito de vigilância. [5] Assim, a FSESP criou, em 1968, o Centro de Investigações Epidemiológicas. De acordo com Nascimento (2010), o objetivo inicial do centro seria desenvolver a vigilância epidemiológica das doenças evitáveis pela vacinação, mas acabaram optando pela vigilância das doenças de notificação obrigatória, cujos dados eram enviados toda semana pelas secretarias estaduais de Saúde ao ministério. Assim, a partir de 1969, esses dados passaram a ser disponibilizados no Boletim Epidemiológico da FSESP. Eram os primeiros passos rumo à criação, anos depois, em 1975, do Sistema Nacional de Vigilância Epidemiológica do MS.
A Lei no 6.259, de 30 de outubro de 1975, dispõe sobre a organização das ações de Vigilância Epidemiológica e sobre o Programa Nacional de Imunizações, entre outras normas e providências. Em seu Artigo 2º do Título I, “Da Ação de Vigilância Epidemiológica”, era expresso que “a ação de vigilância epidemiológica compreende as informações, investigações e levantamentos necessários à programação e à avaliação das medidas de controle de doenças e de situações de agravos à saúde” (Brasil, 17 jul. 1975). [6] Já no Art 3º Título II Do Programa Nacional de Imunizações, consta que caberia “ao Ministério da Saúde a elaboração do Programa Nacional de Imunizações, que definirá as vacinações, inclusive as de caráter obrigatório” e que as mesmas ocorreriam de forma sistemática e gratuita por órgãos e entidades públicas e privadas, em todo o território nacional, por meio do subsídio das três esferas do Poder Executivo (Brasil, 17 jul. 1975). [7]
Em 1976, a Portaria no 314, de 27 de agosto, estabeleceu a notificação compulsória das doenças transmissíveis consideradas de maior relevância sanitária para o país (Brasil, 2 set. 1976). No ano seguinte, foi criado o primeiro calendário básico de vacinação, com as vacinas obrigatórias para os menores de um ano (contra tuberculose, poliomielite, sarampo, difteria, tétano e coqueluche), em todo o território nacional e aprovado o modelo de Caderneta de Vacinações, pela Portaria no 85, de 4 de abril de 1977 (Brasil, 3 jun. 1977).
Figura 2: Modelo de Caderneta de Vacinações
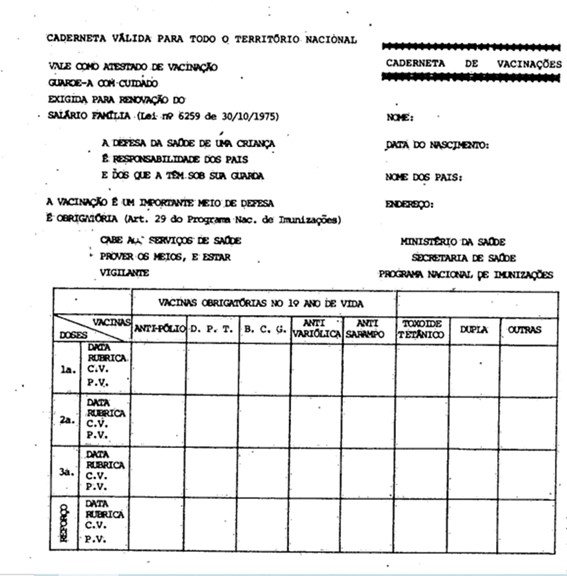
Fonte: Brasil (3 jun. 1977).
Sistema Nacional de Saúde e a 5ª Conferência Nacional de Saúde
Em seu trabalho, Teixeira e Paiva (2018, p. 439) analisam de forma bastante clara ao que se propunha a Lei no 6.229, de 17 de julho de 1975, ao dividir entre os ministérios da Saúde e da Previdência e Assistência Social o então criado Sistema Nacional de Saúde:
Tal como definido pelos legisladores, ficaram subordinadas à pasta da Saúde todas as ações de caráter coletivo, entre elas a organização das campanhas de vacinação, a fiscalização e o controle sanitários, além da coordenação da vigilância epidemiológica em todo o país. Ao MPAS, recaiu a responsabilidade pela direção dos serviços assistenciais e as ações voltadas para a atenção da saúde individual.
Selecionamos alguns artigos da mesma Lei no 6.229, no intuito de dar outros exemplos do quanto a mesma claramente apresentava as políticas de saúde divididas dentro da estrutura estatal (Brasil, 17 jul. 1975; grifos nossos):
Art 1º O complexo de serviços, do setor público e do setor privado, voltados para ações de interesse da saúde, constitui o Sistema Nacional de Saúde, organizado e disciplinado no Ministério da Saúde, ao qual compete formular a Política Nacional de Saúde e promover ou executar ações preferencialmente voltadas para as medidas e os atendimentos de interesse coletivo, cabendo-lhe particularmente:
b) Elaborar normas técnico-científicas de promoção, proteção e recuperação da saúde;
h) Avaliar o estado sanitário da população;
II – O do Ministério da Previdência e Assistência Social, com atuação voltada principalmente para o atendimento médico-assistencial individualizado, cabendo-lhe particularmente:
a) Elaborar planos de prestação de serviços de saúde às pessoas;
c) Credenciar, para integrarem o subsistema público, instituições de finalidade não lucrativa que prestem serviços de saúde às pessoas.
Fica bastante claro e explicita a divisão das ações entre o MS e o MPAS. Caberia à Saúde, além das ações acima destacadas por Teixeira e Paiva, outras medidas sem efetividade real na saúde da população, tais como a avaliação do estado sanitário da população e a elaboração de normas de promoção, proteção e recuperação da saúde, sem a definição dos órgãos e setores responsáveis. Da mesma forma, não se esclarece como seria feito o levantamento dos dados sanitários para posterior avaliação e nem de que forma e nem em que espaços a população brasileira seria alvo das ações de promoção, proteção e recuperação da sua saúde. Ao deixar bastante explícito que o atendimento médico individual seria de responsabilidade do MPAS, automaticamente as questões anteriores se esclarecem, na medida em que, aos grupos precarizados, estando os mesmos excluídos do atendimento individualizado pela Previdência, restaria, como sempre, “os cuidados beneméritos” das organizações de cunho assistencialista.
Concordamos com a análise de Paim (2008, p. 74) acerca do principal objetivo da criação, naquele momento, de um Sistema Nacional de Saúde:
Não se pretendia, portanto, criar um sistema único sob responsabilidade estatal mas, fundamentalmente, organizar as atividades do setor público. A própria opção pelo enfoque sistêmico podia ser entendida como intervenção racionalizadora sem a pretensão de modificar substancialmente a estrutura de prestação de serviços de saúde.
A 5ª Conferência Nacional de Saúde (5ª CNS), realizada de 5 a 8 de agosto de 1975, tinha como seu tema central o recém-promulgado Sistema Nacional de Saúde. O objetivo era elaborar uma política nacional de saúde a ser apresentada ao Conselho de Desenvolvimento Social. Segundo Escorel e Bloch (2005, p. 93):
A 5ª CNS foi utilizada para legitimar, dentro de uma base restrita de técnicos, profissionais e funcionários das instituições – particularmente do ministério e das secretarias de Saúde –, a dicotomia legalizada da atenção à saúde no país. Mas, por outro lado, teve o efeito de legitimar, em uma base suficiente e necessária, as propostas que envolviam a atenção à saúde das populações marginais, que previam a participação dessas populações.
Nesse sentido, no que diz respeito às políticas voltadas à saúde das populações excluídas, Escorel e Bloch destacam que a partir da 5ª CNS foi possível ocorrer alguma mudança nas ações do MS, que “procurou implementar programas de extensão de cobertura, preocupado basicamente com as áreas rurais e os seus programas tradicionais como imunizações, vigilância epidemiológica e assistência materno-infantil” (2005, p. 93). A autora cita como o maior exemplo de programa de extensão e cobertura o Programa de Interiorização das Ações de Saúde e Saneamento do Nordeste (Piass), de 1976, executado pelo MS.
Esse mesmo programa, o Piass, na leitura de Paim, “representou um espaço de articulação de grupos progressistas, alguns oriundos da experiência de Montes Claros, onde podem ser identificados elementos organizativos do futuro SUS” (2008, p. 73). O autor destaca, também, os Programas de Extensão de Cobertura (PECs) cuja proposta era estender a prestação de serviços médicos, na linha da medicina comunitária, a grupos excluídos dos mesmos, diante da privatização da assistência médica, resultante da atuação do Ministério da Previdência e Assistência Social.
O estabelecimento pela 30ª Assembleia Mundial de Saúde, em 1977, da meta de assegurar, até o ano 2000, aos cidadãos de todos os países participantes, o acesso a um nível de saúde que lhes permitisse usufruir de uma vida social e economicamente produtiva, significou uma grande cobrança aos países que seguiam negando aos seus compatriotas o direito à saúde. A meta ficou conhecida como “Saúde para Todos em 2000”.
A Conferência de Alma-Ata, em 1978, aprovou a atenção primária como a principal estratégia para se alcançar a meta “Saúde para Todos em 2000” (Cf. Teixeira, Paiva, 2018).
E aqui no Brasil, o movimento pela Saúde para Todos ia ocupando espaços dentro dos ministérios, se estruturando nas faculdades, criando associações… Mas isso é outra história, que também vem sendo contada por muitos… Uma história de muitos lutando por todos, que prosseguem lutando, se refazendo e buscando se aprimorar cotidianamente!
*Anna Beatriz de Sá Almeida é pesquisadora do Departamento de Pesquisa em História das Ciências e da Saúde (Depes) da Casa de Oswaldo Cruz (COC/Fiocruz).
[1] No Decreto no 68.806, de 25 jul. 1971, que cria a Ceme, bem como no Decreto no 69.451, de 1 set. 1971, e no Decreto no 71.205, de 4 out. 1972, que fazem alterações na sua estrutura, a competência da Ceme é relacionada com medicamentos (Ver: https://legislacao.presidencia.gov.br/). Em 1975, no Decreto no 75.985, de 17 jul., em sua alínea d, Artigo 2, encontra-se, na descrição das suas atividades, “o suprimento de vacinas e medicamentos essenciais ao diagnóstico, prevenção e tratamento das doenças de maior significação sociossanitária” (Brasil, 17 jul. 1975, p. 1).
[2] Entrevista concedida em 2000 que integra o acervo “A história da poliomielite e de sua erradicação no Brasil”. Disponível para consulta no Departamento de Arquivo e Documentação da Casa de Oswaldo Cruz, Fiocruz.
[3] Considerando a importância das vinculações institucionais do programa, optamos por fazer referência direta a esta publicação elaborada por profissionais do PNI, por não termos localizado a legislação específica das mesmas.
[4] Toda essa conjuntura da explosão da epidemia de meningite no Brasil pode ser considerada, segundo Benchimol, como uma das alavancas que propiciaram o início da recuperação do Instituto de Manguinhos, na medida em que o governo “tinha em mira, em primeiro lugar, a modernização da produção de vacinas por meio da transferência de tecnologias que permitissem ao governo, senão atingir a autossuficiência, pelo menos ampliar sua capacidade de imunizar a população com recursos biológicos próprios” (2001, p. 330).
[5] Os epidemiologistas Alexander Langmuir, de origem americana, e Karel Raska, de origem tcheca, foram os principais responsáveis pelo desenvolvimento e divulgação da vigilância como um “instrumento” a ser utilizado em várias áreas da saúde pública. Para mais informações, ver Nascimento (2010, p. 96-97).
[6] No ano seguinte seria publicada a regulamentação de ambas as ações pelo Decreto no 78.231, de 12 de agosto de 1976. No que tange ao Sistema Nacional de Vigilância Epidemiológica, destacava-se como órgão central a Divisão Nacional de Epidemiologia e Estatística da Saúde do MS, os órgãos regionais e microrregionais, os órgãos específicos de epidemiologia das secretarias de Saúde dos estados, do DF e dos territórios e as Unidades de Vigilância Epidemiológica (UVE), órgãos locais. Cf. https://www.planalto.gov.br/ccivil_03/decreto/1970-1979/d78231.htm.
[7] No ano seguinte, seria publicada a regulamentação de ambas as ações pelo Decreto no 78.231, de 12 de agosto de 1976. Com relação ao PNI e à vacinação, destacamos a responsabilidade do MS de atualizar bienalmente o PNI, o qual definiria as vacinações, inclusive as obrigatórias, em todo o país. Eram definidas como obrigatórias, as vacinações contra as doenças que possuíssem imunobiológicos disponíveis e de acordo com o quadro nosológico nacional. Cf. https://www.planalto.gov.br/ccivil_03/decreto/1970-1979/d78231.htm.
Referências:
BENCHIMOL, Jaime Larry (coord.). Febre amarela: a doença e a vacina, uma história inacabada. Rio de Janeiro: Editora Fiocruz, 2001. Disponível em SciELO Books: https://static.scielo.org/scielobooks/4nktq/pdf/benchimol-9788575413951.pdf. Acesso em: 14 jun. 2023.
BRASIL. Ministério da Saúde. Gabinete do Ministro. Portaria no 311-BSB, de 9 de novembro de 1973. Diário Oficial da União, Brasília, Seção 1, p. 11.879, coluna 2, 20 nov. 1973.
BRASIL. Decreto no 75.985 de 17 de julho de 1975. Dispõe sobre a estrutura básica da Central de Medicamentos (Ceme) e dá outras providências. Disponível em: https://www.planalto.gov.br/ccivil_03/decreto/1970-1979/D75985.htm. Acesso em: 28 jun. 2023.
BRASIL. Lei no 6.229 de 17 de julho de 1975. Dispõe sobre a organização do Sistema Nacional de Saúde. Disponível em: https://www.planalto.gov.br/ccivil_03/leis/L6229impressao.htm. Acesso em: 28 jun. 2023.
BRASIL. Ministério da Saúde. Gabinete do Ministro. Portaria no 314, de 27 de agosto de 1976. Diário Oficial da União, Brasília, p. 11.650, coluna 2, 2 set. 1976.
BRASIL. Ministério da Saúde. Portaria no 85, de 4 de abril de 1977. Aprova modelo de Caderneta de Vacinações. Diário Oficial da União, Brasília, 3 jun. 1977.
ESCOREL, Sarah; BLOCH, Renata Arruda de. As Conferências Nacionais de Saúde na construção do SUS. In: Lima, Nísia Trindade (org.) Saúde e democracia: história e perspectivas do SUS. Organizado por Nísia Trindade Lima, Silvia Gerchman e Flávio Coelho Edler. Rio de Janeiro: Editora Fiocruz, 2005. p.83-119.
NASCIMENTO, Dilene Raimundo do. A história do controle e da erradicação da poliomielite no Brasil. In: Nascimento, Dilene R. do (org.). A história da poliomielite. Rio de Janeiro: Garamond, 2010. p. 85-118.
PAIM, Jairnilson Silva. Reforma sanitária brasileira: contribuição para compreensão e crítica. Salvador: Edufba; Rio de Janeiro: Fiocruz, 2008.
PNI, Programa Nacional de Imunizações. PNI 25 anos. Brasília: Ministério da Saúde/ Fundação Nacional de Saúde, 1998. Disponível em: https://pesquisa.bvsalud.org/bvsms/resource/pt/mis-33384. Acesso em: 15 jun. 2023.
RISI JR., João Baptista. O controle e a erradicação da poliomielite no Brasil. Entrevista editada por Anna Beatriz Almeida. In: Nascimento, Dilene Raimundo do (org.). A história da poliomielite. Rio de Janeiro: Garamond, 2010. p. 321-362.
SCHWARCZ, Lilia Moritz; STARLING, Heloísa Murgel. Brasil: uma biografia. São Paulo: Companhia das Letras, 2015.
TEIXEIRA, Luiz Antônio; PAIVA, Carlos Henrique Assunção. Saúde e reforma sanitária entre o autoritarismo e a democracia. In: Teixeira, Luiz Antônio; Pimenta, Tânia Salgado; Hochman, Gilberto (orgs.). História da saúde no Brasil. São Paulo: Hucitec, 2018. p. 430-463.